
「認知症高齢者の日常生活自立度」(正式名称「認知症高齢者の日常生活自立度判定基準」)とは、一言でいうと「認知症の症状によって、その方の日常生活にどのくらい支障が出ているか。どのくらい見守りや介護が必要か」を客観的に測るための全国共通の「ものさし」です。厚生労働省が定めた公式な基準であり、現在では介護保険の要介護認定やケアプランを作成したりする際に、必ず使われる非常に重要な指標となっています。
▶︎▶︎認知症ケアのお困りごとを精神科医がサポート!オンライン精神科医療養指導
▶︎▶︎「診療・処方箋発行」をオンラインで完結。皮膚科の診察を手軽に!
日常生活自立度=認知症の重症度ではない
この指標についてまず理解すべき点は、医学的に認知症の重症度を測るものではないということです。たとえば、脳の萎縮が進行していても、穏やかに過ごしており、周囲のちょっとした手助けで生活できているなら、この自立度判定では軽くなります。逆に、医学的には初期の認知症であっても、「外に出て道に迷ってしまう」「夜中に起きて大声を出す」など生活に大きな支障が出て、周囲の見守りや介護の負担が大きい場合は判定が重くなります。
つまり、「何ができるか、できないか」だけでなく、「どのような行動や症状があり、周囲の人間のサポートがどの程度必要なのか」という、介護の実務的・現実的な視点で作られているのが最大の特徴です。
「認知症高齢者の日常生活自立度」と「障害高齢者の日常生活自立度」の違いは
介護の現場に出ると、もう一つ似たような指標に出会います。それが「障害高齢者の日常生活自立度(通称:寝たきり度)」です。名前が似ているので混乱するかもしれませんが、この2つは全くの別物です。
より簡潔に例えるならば、障害高齢者の日常生活自立度(寝たきり度)は「足腰(身体機能)」の状態を見る指標で、車椅子が必要か、ベッドで寝たきりかなどを評価します。認知症高齢者の日常生活自立度は、「頭(認知機能・精神症状)」の状態を見る指標で、問題行動の有無や、コミュニケーションの難しさを評価します。
介護の現場では、「体は元気で歩けるけれど、認知症があるため目を離すと外に出て迷子になってしまう」という高齢者は少なくありません。もし、身体機能の指標しかなければ、こうした人は「自立して元気な人」と評価されてしまい、必要な見守りや介護サービスが提供されません。そのため、身体と認知の両方の評価を組み合わせて、「その人に今、何が必要か」を多角的に判断しているのです。
最大9段階に分類される認知症高齢者の日常生活自立度
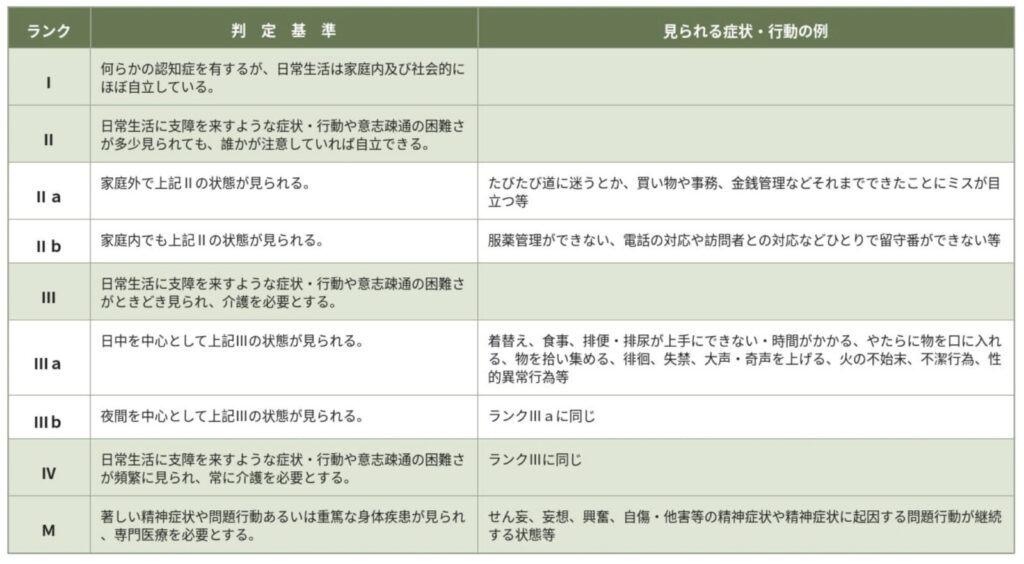
認知症高齢者の日常生活自立度の具体的な評価は、大きく分けて5段階、細かく分けて9段階となります。もっともそれぞれの表現は、定性的(抽象的)でやや分かりにくいかもしれません。そこで具体的な認知機能の低下に伴う症状例の記載がないランクⅠ、ランクⅣ、ランクMについて補足的に解説します。
・ランクⅠ(概ね自立)
症状例:「最近物忘れが増えた」「買い物でお金の計算に少し時間がかかる」といった程度。基本的には問題なく生活できていますが、家庭外ではやや理解力の低下が見られることもあります
・ランクⅣ(常時介護が必要、いわば重度)
症状例:言葉による意思疎通がほぼ困難になり、周囲への無関心が強くなります。また、食事や排泄といった身体的な介護も全面的に必要になることが多く、便いじりなどの不潔行為や、激しい興奮状態が見られることもあります。
・ランクM(専門医療が必要な最重度・医療依存状態)
症状例:激しいせん妄、強い妄想や幻覚、自分を傷つけたり他人に暴力を振るったりする(自傷・他害)などの著しい精神症状がみられます。または、骨折や肺炎といった身体の合併症を伴い、医療機関での治療が優先されるケースもこれに該当します。
認知症高齢者の日常生活自立度 判定のルール
この判定は、主治医や看護師、ケアマネジャー、あるいは市区町村から派遣される認定調査員といった専門職が行います。しかし、普段の様子を一番よく知っているのは、家族や現場の介護スタッフです。そのため、家族や介護者からの情報(観察記録)が非常に重視されます。なお判定する際には、重要なルールがあります。
・「最近1か月間」の様子で判断する:ずっと昔の様子や、たまたま昨日起きた1回の出来事だけで決めるのではなく、直近1か月間の総合的な生活状況を見ます。
・「最も悪い状態」を記録する:認知症の症状には日内変動・日間変動があります。今日は調子が良いものの、昨日は一晩中歩き回っていた場合、調子の良い日に合わせるのではなく、一番手がかかった悪い状態(介護の負担が大きい状態)を基準に判定します。これは、介護者の真の負担を制度に反映させるための大切な配慮です。
認知症高齢者の日常生活自立度が作られた歴史的背景
ここまで評価の中身を解説してきましたが、最後に「なぜこんな指標が作られたのか」という歴史に触れておきます。
今から40年ほど前の1980年代後半から1990年代にかけて、日本は世界でも類を見ない猛スピードで高齢化が進み始めました。同時に核家族化が進行し、高齢者の介護を家族だけで担うのが限界という状況に陥りました。
この時、大きな問題になったのが、身体は元気なのに認知症があるため目が離せない高齢者の急増です。 当時はどのくらい認知症が重いか、どのような介護が必要かを測る共通の基準がありませんでした。その結果、施設への入所基準がバラバラだったり、本来は入院する必要がないのに、預け先がないために病院のベッドに長期間寝かされてしまう「社会的入院」が深刻な社会問題として浮上しました。
こうした混乱を解決するため、当時の厚生省(現在の厚生労働省)は1987年頃から基準の策定を始め、1993年10月に正式にこの判定基準をスタートさせました。ちなみにスタート当時の名称は「痴呆性老人の日常生活自立度判定基準」というものでしたが、2000年代半ばに「痴呆」という言葉は差別的であるとして、「認知症」という現在の名称に変更されています。
この指標が作られた最大の目的は、専門医でなくても、現場の介護職員や看護師が客観的かつ短時間で介護の必要度を判定できるツールを作ることでした。限りある福祉予算や施設を本当に支援が必要な人へ優先的に割り振るための「ふるい」の役割を果たしたとも言えます。
そして2000年、現在の日本の介護の仕組みのベースとなる「介護保険制度」が始まります。 ここでこの自立度判定基準は、要介護認定を決めるための重要なデータとして正式に組み込まれ、介護現場ではなくてはならない共通言語として定着しています。
認知症高齢者の日常生活自立度をケアの道標の1つとして
介護の仕事は、「病気を治すこと(医療)」ではなく、「その人らしい生活を支えること」です。この指標はまさに、日本の介護が「医療モデル」から「生活モデル」へと進化していく歴史の中で生まれ、育てられてきたものと言えます。
これから現場で高齢者の方々と接する際、「この方はランクⅡbだから、お部屋でのお薬の管理にはさりげない見守りが必要」「ランクⅢaだから、日中の着替えで混乱しないようにサポートする」といった形で、この指標がケアの道標になってくれるはずです。
▶︎▶︎【無料ダウンロード】財務諸表から読み解く 黒字の特養 赤字の特養
▶︎▶︎【無料ダウンロード】最低賃金上昇の波をどう乗り越えるか 〜介護施設が直面する課題への対策〜



