
類型ではなく「新型インフルエンザ等感染症」に分類される新型コロナ
2020年に始まった新型コロナウイルス感染症(以下、新型コロナ)のパンデミックは4年目に突入しました。これまでなかなか出口が見えない状態が続いてきましたが、今年5月8日に新型コロナの感染症法上の扱いが5類になることがほぼ決定しました。今回はこれで何がどう変わるのかを解説します。
感染症法では感染症を感染力の強さや感染時の症状の重篤度によって1~5類に分類しています。一番危険度の高い1類は、アフリカで時折流行が報じられるエボラ出血熱(エボラ病)など日本では極めてまれながら致死率の高い感染症です。5類は季節性インフルエンザや麻疹、風疹など一般的には良く知られた感染症が分類されています。ただ、実はこれ以外の分類として「新型インフルエンザ等感染症」「指定感染症」「新感染症」があります。1~5類は治療法やワクチンの有無は別にして、ある程度医学的には解明が進んでいる感染症で、残り3つの分類は十分に実態がつかめていない感染症のためのものです。
新型コロナは現在、「新型インフルエンザ等感染症」に分類されています。分類の後者3つは状況に応じて、「●類相当の扱いをする」と別途定められます。新型コロナはこれが「2類相当」の扱いとされています。ただ、この「●類相当」は目安に過ぎず、講ずべき対策項目によって弾力運用が可能です。
さてこの類型が直接影響するのは、法的に何をどこまでできるかの違いです。入院勧告が可能な2類以上の場合は公的な入院調整が行われ、新型コロナの場合は入院可能な医療機関は感染症指定医療機関と都道府県が認めた医療機関、外来診療は前者の医療機関に加え、発熱外来を設置した一部の医療機関に限られます。
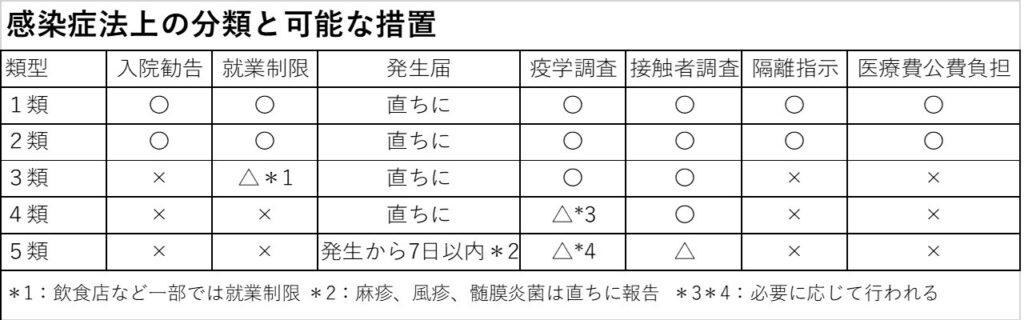
また、感染症の場合、関連する複数の法令があります。「新型インフルエンザ等対策特別措置法」「検疫法」「予防接種法」の3つです。新型インフルエンザ等対策特別措置法では緊急事態宣言の発出とそれに伴う行動制限要請が可能です。新型コロナはこれに該当します。
検疫法は国外からの感染症流入を阻止するための水際対策の法的根拠で、感染者の入国制限などを行う感染症は現在15種類の感染症が定められ、ここでも新型コロナは対象の一つである新型インフルエンザ等感染症に含まれています。ただし、検疫法の対象となる15種類の感染症に感染症法上の5類感染症は1つも含まれていません。一方、予防接種法ではワクチン接種について、既知の感染症でも蔓延時や感染者に重大な結果をもたらすものは幼児期(季節性インフルエンザワクチンは65歳以上と60~64歳の基礎疾患保有者)などに全国民に事実上無償で接種する「定期接種」、個々人の責任で自己負担で接種する「任意接種(ただし市区町村単位の判断で無償や公的補助がある場合も)」、蔓延防止の緊急性が高いとして全国民に無償で行う「特例臨時接種」があり、新型コロナはこの法令をもとに、全国民が無料で接種を行えることとなっています。
新型コロナが5類になるとどうなるのか
まずは一般論として、5類感染症では以下のような医療体制となります。
(1)診療体制:法的にはすべて医療機関でも外来対応は可能になり、公的入院調整は行われない
(2)行動制限など:廃止
(3)医療費:原則3割の自己負担
(4)水際対策:廃止
(5)ワクチン接種:国民全員の無料接種は廃止の可能性
ただし、新型コロナの5類移行でこれらが全て行われるわけではなさそうです。現時点でほぼ確定といえるのは(2)と(4)のみ、それ以外の3項目については調整が進められています。
診療体制:入院調整機能を当面は維持して段階的に縮小する方向性に
現在、入院調整機能を当面は維持して段階的に縮小していくことが議論されています。というのも、入院病床を医療機関は特養などと同じく病床稼働率が90%超を維持しないと容易に赤字になってしまいます。新型コロナパンデミック以降、従来から感染症病床を有する医療機関以外で新型コロナ感染者を受けいれている病院は、公的補助などを受けながら一部病室の病床数を減らして、新型コロナ感染者を受け入れています。公的入院調整を廃止すると、医療機関によっては新型コロナ病床を廃止して、従来の病床体制に戻す可能性があります。当然ながらそうした医療機関はその状態で病床稼働率90%超を目指し、当然ながら新型コロナ対応病床は減ってしまいます。
さらに新型コロナの流行主流株がオミクロン株亜種になって以降、感染力が増しているため、例えば大部屋の空き病床で新型コロナ感染者を受け入れると容易にクラスターが発生し、最悪は医療従事者にまで感染がおよんで病院の診療機能が低下する恐れがあります。これを恐れる医療機関ほど、公的入院調整機能を突如なくした場合には新型コロナ感染者の受け入れを控えてしまい、結果的に地域によっては医療ひっ迫を起こす可能性があるのです。
医療費:当面公的負担を維持する見込み
新型コロナの場合、緊急性を考慮したため、現在の治療では製薬企業にとって開発費負担が重い抗ウイルス薬や感染症には従来使っていなかった製造原価が高い抗体医薬品などが承認されています。例えば高齢者や基礎疾患保有者など重症化リスクの高い人に使われる治療薬のうち、経口のモルヌピラビルは定められた適応の5日分の公定薬価は約9万円、点滴で使われるレムデシビルに至っては用法・用量で定められた最大10日間使うと、公定薬価はなんと約67万円です。公費負担を廃止して患者の3割負担とすると、前者は約2万7000円、後者は20万円強です。そのまま自己負担を適用すれば、高額負担の恐れから受診控えが起こる可能性があります。公的負担を当面続ける背景には、これ以外の新型コロナ治療薬のニルマトレルビル/リトナビルやエンシトレルビルなど国が公的に買い上げた在庫がまだ残っているという背景もあります。
ワクチン接種:公費負担となる可能性大
ワクチン接種ついては日本医師会などが、季節性インフルエンザ同様、高齢者や基礎疾患保有者に関しては定期接種として公費負担をすることを求めており、合理的に考えればそうなる可能性は高いでしょう。
高齢者施設にとっての「5類移行」とは
さてこの中で高齢者施設の関係者にとって優先度の高い課題は診療体制です。当面、入院調整は残るものの、新型コロナ対応の入院病床が減る可能性は消えていません。また、一部では5類にすることでどこの医療機関でも最低限外来診察はしてくれるのではないかと思っている人は意外に多いようですが、クリニックレベルでは院内の間取り上、感染者と非感染者の導線を分けることができないため、従来通り発熱患者などの受診拒否を継続する可能性が高いと思われます。導線を分けられないことは診療拒否の合理的理由になるので、どこの医療機関でも見てもらえるようになるという受け止め方は、厳しい言い方をすれば幻想です。その意味では施設内で感染者が発生した際の対応を配置医師と改めて確認し、万が一の際の受け入れ医療機関の確保などのシミュレーションをしておくのが賢明といえるでしょう。
【関連トピックス】
・令和3年の119番通報から「現場到着まで」「病院収容まで」所要時間 前年よりも延伸
・高齢者施設等における救急搬送等の実態(3)緊急時の対応マニュアル
・高齢者施設等における救急搬送等の実態(4)救急車の要請の判断が困難だった事例
・【セミナーレポート】施設長が知っておくべき高齢者施設におけるコロナ対策の本質とは
【関連資料】
・介護施設における医療対応体制構築のポイント
・アウトソース7つのメリット
・不要な駆けつけ「仕組み」で減らす








